Leczenie ortodontyczne pozwala nie tylko poprawić estetykę uśmiechu, ale przede wszystkim skorygować wady zgryzu i dzięki temu przywrócić prawidłową funkcję narządu żucia. Choć nowoczesna ortodoncja jest bezpieczna i oparta na precyzyjnych protokołach terapeutycznych, to jednak należy mieć świadomość, iż noszenie aparatu ortodontycznego – zwłaszcza tradycyjnego aparatu stałego – może wiązać się z określonymi skutkami ubocznymi. Powikłania po leczeniu ortodontycznym najczęściej wynikają z trudności w utrzymaniu higieny jamy ustnej, indywidualnej podatności tkanek oraz nieprzestrzegania zaleceń lekarza dentysty. Jakie problemy mogą pojawić się w trakcie i po leczeniu ortodontycznym oraz jak skutecznie im zapobiegać?
Na leczenie ortodontyczne – zarówno ze względów zdrowotnych, jak i estetycznych – zgłasza się coraz więcej dzieci, młodzieży oraz osób dorosłych. Równe, prosto ustawione zęby to nie tylko kwestia ładnego wyglądu, ale przede wszystkim zdrowia, czyli m.in. możliwości normalnego spożywania posiłków czy zmniejszenia ryzyka przeciążeń stawów skroniowo-żuchwowych.
Choć w ostatnich latach mocno wzrosła popularność alignerów, czyli przezroczystych nakładek ortodontycznych, to jednak wciąż często wybierane – m.in. z powodów finansowych – są tradycyjne aparaty stałe. Ze względu na obecność zamków, ligatur, łuków ortodontycznych i innych elementów retencyjnych, stwarzają dodatkowe miejsca retencji płytki bakteryjnej. To właśnie dlatego skutki uboczne noszenia aparatu ortodontycznego najczęściej dotyczą szkliwa, dziąseł oraz błony śluzowej jamy ustnej.
Nie oznacza to jednak, iż powikłania są nieuniknione. Odpowiednia profilaktyka, regularne wizyty kontrolne i ścisła kooperacja z ortodontą znacząco minimalizują ryzyko niepożądanych następstw terapii.
Aparat ortodontyczny a problemy z higieną jamy ustnej
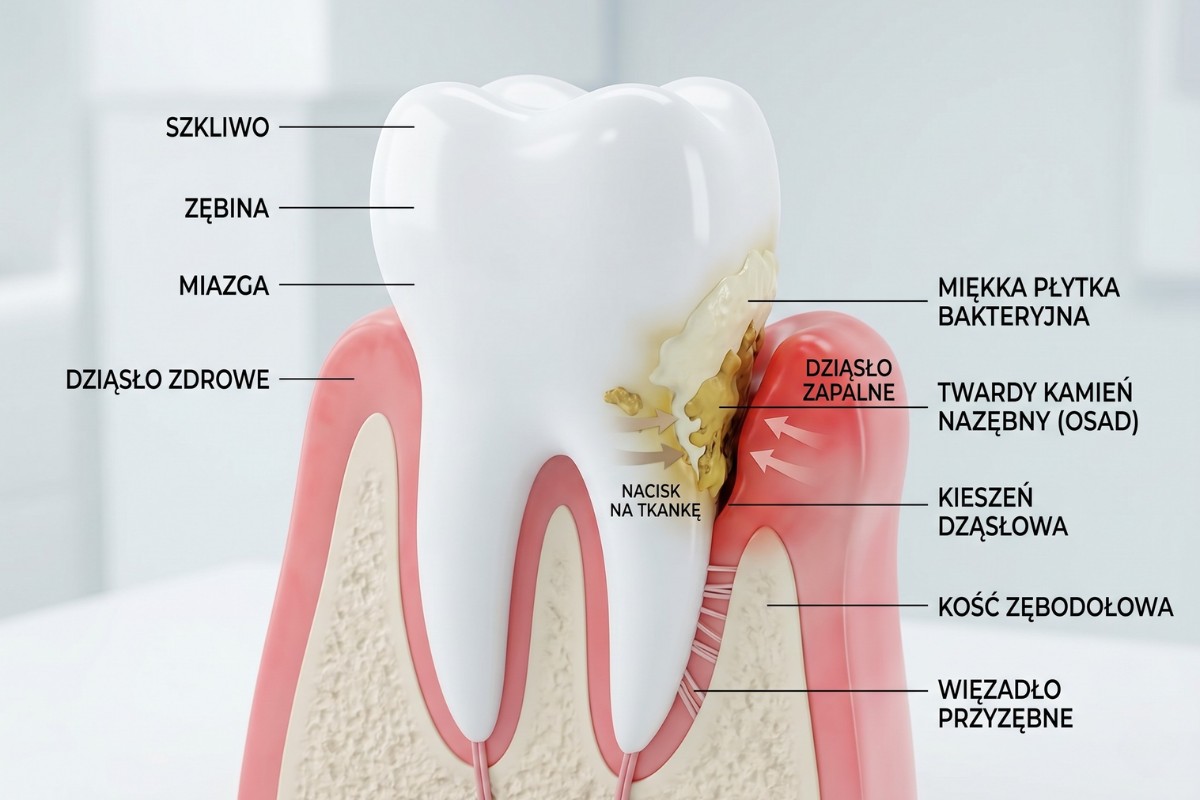
Noszenie aparatu ortodontycznego w istotny sposób zmienia warunki panujące w jamie ustnej. Elementy aparatu stałego tworzą liczne przestrzenie retencyjne, w których łatwo gromadzą się resztki pokarmowe, bakterie oraz biofilm bakteryjny. Zamki przyklejone do powierzchni zębów, metalowe łuki, sprężyny czy ligatury utrudniają skuteczne usuwanie osadów podczas codziennego szczotkowania. choćby osoby wcześniej dbające o higienę mogą zauważyć, iż po założeniu aparatu dokładne oczyszczanie zębów wymaga znacznie większej precyzji, czasu oraz stosowania dodatkowych akcesoriów.
Szczególnym wyzwaniem staje się oczyszczanie okolic przydziąsłowych oraz przestrzeni międzyzębowych. To właśnie tam najczęściej dochodzi do odkładania płytki nazębnej, która w krótkim czasie ulega mineralizacji i przekształca się w kamień nazębny. Obecność bakterii próchnicotwórczych, zwłaszcza Streptococcus mutans i Lactobacillus, zwiększa ryzyko demineralizacji szkliwa oraz rozwoju próchnicy. Jednocześnie namnażanie bakterii wywołujących stany zapalne dziąseł sprzyja pogorszeniu kondycji przyzębia.
Dodatkowym problemem jest częstsze podjadanie produktów miękkich oraz wysokowęglowodanowych, co obserwuje się u części pacjentów w początkowym okresie leczenia, gdy występuje tkliwość zębów po aktywacji aparatu. Dieta bogata w cukry proste, w połączeniu z utrudnioną higieną, tworzy idealne warunki do rozwoju próchnicy.
Pacjenci ortodontyczni powinni mieć świadomość, iż standardowe szczotkowanie zębów dwa razy dziennie zwykle okazuje się niewystarczające. Konieczne jest stosowanie szczoteczek ortodontycznych, szczoteczek jednopęczkowych, irygatorów, nici typu super floss oraz płukanek z fluorem. Zaniedbania higieniczne mogą prowadzić do zmian, które mogą wymagać specjalistycznego leczenia.
Najczęstsze powikłania po leczeniu ortodontycznym
Powikłania związane z leczeniem ortodontycznym obejmują zarówno przejściowe dolegliwości, jak i zmiany wymagające dalszego leczenia stomatologicznego. Najczęściej dotyczą szkliwa, przyzębia, błon śluzowych oraz korzeni zębów. Ryzyko ich wystąpienia zależy od jakości higieny, czasu leczenia, indywidualnych predyspozycji pacjenta oraz systematyczności kontroli ortodontycznych.
-
Odwapnienie szkliwa
Odwapnienie szkliwa jest jednym z najczęstszych skutków ubocznych noszenia aparatu ortodontycznego. Proces ten polega na utracie minerałów – głównie wapnia i fosforanów – ze struktury szkliwa pod wpływem działania kwasów produkowanych przez bakterie metabolizujące cukry.
Pierwszym objawem są charakterystyczne białe plamy pojawiające się wokół zamków ortodontycznych – są to ogniska początkowej demineralizacji szkliwa. Zmiany te mogą rozwinąć się już po kilku tygodniach niedostatecznej higieny i niestety często pozostają widoczne choćby po zdjęciu aparatu.
Odwapnienie nie jest wyłącznie problemem estetycznym. Osłabione szkliwo staje się bardziej podatne na ścieranie, nadwrażliwość oraz rozwój ubytków próchnicowych. Badania wskazują, iż ryzyko wystąpienia zmian demineralizacyjnych u pacjentów leczonych aparatami stałymi jest istotnie wyższe niż u osób, u których nie jest prowadzona taka terapia.
Profilaktyka obejmuje regularną fluoryzację, stosowanie past o podwyższonej zawartości fluoru, preparatów remineralizujących zawierających hydroksyapatyt lub CPP-ACP oraz ograniczenie spożycia węglowodanów.
-
Próchnica
Próchnica w trakcie leczenia ortodontycznego rozwija się szybciej – aparat ortodontyczny sprzyja retencji płytki nazębnej, a bakterie odpowiedzialne za rozwój próchnicy uzyskują optymalne środowisko do rozwoju.
Ubytki mogą lokalizować się zarówno wokół zamków, jak i w przestrzeniach międzyzębowych, których oczyszczanie jest szczególnie utrudnione. Pierwsze objawy pozostają często niezauważone przez pacjenta, ponieważ początkowe stadia próchnicy nie dają dolegliwości bólowych.
W zaawansowanych przypadkach może dojść do rozwoju głębokich ubytków, zapalenia miazgi oraz konieczności leczenia endodontycznego. Podczas aktywnego leczenia ortodontycznego jest to poważna komplikacja, ponieważ może wydłużyć terapię lub wymagać jej czasowego przerwania.
Skuteczna profilaktyka próchnicy obejmuje nie tylko dokładną higienę, ale także kontrolę diety, regularne wizyty higienizacyjne oraz profesjonalne lakierowanie zębów preparatami fluorkowymi.
-
Zapalenie dziąseł
Zapalenie dziąseł to częste powikłanie u pacjentów po założeniu aparatu ortodontycznego. Gromadząca się płytka bakteryjna wywołuje reakcję zapalną objawiającą się zaczerwienieniem, obrzękiem, tkliwością oraz krwawieniem dziąseł podczas szczotkowania.
Choć zapalenie dziąseł ma zwykle charakter odwracalny, to jednak zwiększa ryzyko rozwoju przewlekłej choroby przyzębia. U części pacjentów dochodzi wówczas do utraty przyczepu łącznotkankowego oraz resorpcji kości wyrostka zębodołowego.
Kluczowe znaczenie ma regularne usuwanie płytki nazębnej i kamienia oraz kontrola stanu przyzębia podczas każdej wizyty.
-
Recesje dziąseł
Recesja dziąseł polega na stopniowym obniżaniu brzegu dziąsła i odsłanianiu powierzchni korzenia zęba. Problem ten może wystąpić zarówno w trakcie, jak i po zakończeniu leczenia ortodontycznego.
Do najczęstszych przyczyn należą zbyt intensywne szczotkowanie, cienki biotyp dziąsła, predyspozycje anatomiczne oraz przemieszczanie zębów poza granice wyrostka zębodołowego. W takich przypadkach tkanki przyzębia mogą nie nadążać z adaptacją do zmian pozycji zęba.
Odsłonięte szyjki zębowe powodują nadwrażliwość na bodźce termiczne, chemiczne i mechaniczne. Dodatkowo recesje pogarszają estetykę uśmiechu i zwiększają podatność korzenia na próchnicę cementu korzeniowego. W zaawansowanych przypadkach konieczne może być leczenie z zakresu chirurgii periodontologicznej, w tym zabiegi pokrywania recesji przeszczepami tkanek miękkich.
-
Skrócenie korzeni zębów (resorpcja korzeni)
Resorpcja korzeni stanowi jedno z najbardziej znanych biologicznych powikłań leczenia ortodontycznego. Polega na skróceniu długości korzenia w wyniku procesów resorpcyjnych zachodzących pod wpływem sił ortodontycznych.
W większości przypadków zmiany są niewielkie i klinicznie nieistotne. U części pacjentów może jednak dojść do znacznego skrócenia korzeni, szczególnie przy długotrwałym leczeniu, dużych przemieszczeniach zębów oraz istniejących predyspozycjach genetycznych. Najczęściej problem wykrywany jest podczas kontrolnych badań RTG. Zwykle nie daje objawów bólowych, dlatego regularna diagnostyka obrazowa ma ogromne znaczenie.
Znaczna resorpcja w dłuższej perspektywie może wpływać na stabilność zęba, dlatego ortodonta powinien monitorować długość korzeni w trakcie terapii.
-
Afty i podrażnienia błon śluzowych
Aparat ortodontyczny jest ciałem obcym w jamie ustnej, dlatego szczególnie w pierwszych tygodniach leczenia wady zgryzu często dochodzi do mechanicznych podrażnień policzków, warg oraz języka.
Wystające elementy aparatu mogą powodować mikrourazy, nadżerki, bolesne otarcia oraz afty. Zmiany te bywają szczególnie dokuczliwe podczas spożywania pokarmów, mówienia i szczotkowania zębów.
Błona śluzowa zwykle adaptuje się do obecności aparatu w ciągu kilku tygodni, jednak u osób z tendencją do nawrotowych aft problem może utrzymywać się dłużej. Pomocne bywają woski ortodontyczne, preparaty ochronne z kwasem hialuronowym oraz żele przyspieszające gojenie nabłonka. jeżeli podrażnienia mają charakter przewlekły lub nasilony, konieczna może być korekta elementów aparatu.
Jak zapobiegać powikłaniom leczenia ortodontycznego?
Prawidłowo prowadzone leczenie ortodontyczne, połączone z odpowiednią profilaktyką, znacząco ogranicza ryzyko działań niepożądanych. najważniejsze znaczenie ma systematyczność oraz świadomość pacjenta, iż sukces terapii zależy nie tylko od ortodonty, ale również od codziennych nawyków.
Jakie są więc najważniejsze zasady profilaktyki powikłań ortodontycznych?
- Dokładna higiena jamy ustnej po każdym posiłku
Szczotkowanie zębów po każdym jedzeniu pozwala usuwać resztki pokarmowe zalegające wokół zamków i łuków. Zaleca się szczotkowanie przez minimum 2-3 minuty z wykorzystaniem odpowiedniej szczoteczki oraz pasty do zębów z fluorem.
- Stosowanie specjalistycznych akcesoriów ortodontycznych
Szczoteczki ortodontyczne, międzyzębowe i jednopęczkowe, irygatory oraz nici super floss umożliwiają oczyszczanie trudno dostępnych miejsc, np. przestrzeni międzyzębowych czy obszarów wokół zamków aparatu na zęby.
- Regularne wizyty higienizacyjne
Profesjonalna higienizacja obejmująca skaling, piaskowanie i fluoryzację powinna być wykonywana zgodnie z zaleceniami lekarza, zwykle co 3-6 miesięcy.
- Kontrola diety
Ryzyko rozwoju próchnicy zmniejsza ograniczenie spożycia cukrów prostych, napojów gazowanych i produktów klejących.
- Regularne wizyty kontrolne u ortodonty
Kontrole umożliwiają ocenę postępów leczenia, wczesne wykrycie powikłań oraz modyfikację sił ortodontycznych.
Świadome przestrzeganie zasad profilaktyki sprawia, iż leczenie ortodontyczne jest bezpieczne, skuteczne i przewidywalne, a ryzyko powikłań pozostaje minimalne.
Leczenie ortodontyczne przynosi liczne korzyści zdrowotne i estetyczne, jednak – jak każda procedura współczesnej stomatologii – wiąże się z potencjalnym ryzykiem działań niepożądanych. Najczęstsze powikłania po leczeniu ortodontycznym obejmują odwapnienie szkliwa, próchnicę, zapalenie dziąseł, recesje dziąseł, resorpcję korzeni oraz podrażnienia błon śluzowych.
W zdecydowanej większości przypadków nie są one skutkiem samego aparatu, ale niewystarczającej higieny, zaniedbań profilaktycznych lub indywidualnej podatności tkanek. Odpowiednia kooperacja z ortodontą, regularne kontrole oraz świadoma higiena jamy ustnej pozwalają bezpiecznie przejść przez leczenie i cieszyć się trwałymi efektami terapii.