Skąd to zmęczenie? Krótkie uporządkowanie tematu
Osoba z cukrzycą zwykle bardzo gwałtownie uczy się rozróżniać „lepsze” i „gorsze” dni. Kłopot zaczyna się wtedy, gdy zmęczenie, senność czy rozbicie pojawiają się coraz częściej i trudno stwierdzić, czy to efekt zarwanej nocy, napięcia w pracy, czy już objaw hiperglikemii. Intencja jest zwykle jedna: nie panikować, ale też niczego nie bagatelizować, zwłaszcza gdy zmęczenie przy wysokim cukrze powtarza się regularnie.
Różnica między „jestem niewyspany” a „organizm walczy z hiperglikemią” leży przede wszystkim w mechanizmie, jaki stoi za uczuciem zmęczenia. Przy zwykłym niewyspaniu układ nerwowy po prostu nie zdążył się zregenerować. Przy hiperglikemii organizm pracuje na wysokich obrotach, żeby pozbyć się nadmiaru glukozy z krwi, a jednocześnie komórki nie dostają jej w takim stopniu, jakiego potrzebują. W efekcie człowiek czuje się, jakby przejechał go walec – mimo iż „obiektywnie” nic aż tak obciążającego się nie wydarzyło.
Osoby z cukrzycą częściej odczuwają zmęczenie niż osoby bez zaburzeń glikemii z kilku powodów. Po pierwsze, glikemia u nich częściej wykracza poza zakres wartości fizjologicznych – choćby jeżeli ogólnie leczenie jest dobrze prowadzone. Po drugie, na poziom cukru nakładają się hormony stresu (kortyzol, adrenalina), praca w systemie zmianowym, nieregularne posiłki, leki, a czasem także towarzyszące choroby (np. nadciśnienie, problemy z tarczycą). Każdy z tych elementów osobno mógłby dawać uczucie zmęczenia. Razem tworzą układ, w którym choćby niewielkie zakłócenie bywa mocno odczuwalne.
Do tego dochodzą czynniki, które zwykle są niedoszacowane: jakościowy sen, nawodnienie, używki, sposób odżywiania i poziom aktywności fizycznej. Ktoś, kto funkcjonuje na 4–5 godzinach snu, wypija kilka kaw dziennie, jada w pośpiechu i jednocześnie leczy cukrzycę, ma zdecydowanie ciaśniejszy „margines błędu” niż osoba bez zaburzeń glikemii. Niewielki skok cukru, który u innej osoby przeszedłby prawie bezobjawowo, u niego może skutkować silnym spadkiem energii, bólem głowy i uczuciem senności nie do opanowania.
W praktyce wiele osób opisuje dwa charakterystyczne scenariusze: poobiedni kryzys energetyczny w pracy i popołudniowe „odcięcie prądu” przy opiece nad dzieckiem. W pierwszym przypadku po jedzeniu pojawia się senność, ciężkość powiek, problem z koncentracją na prostych zadaniach – często jest to mieszanka fizjologicznego spadku czujności i hiperglikemii poposiłkowej. W drugim – rodzic z cukrzycą doświadcza nagłego osłabienia, rozdrażnienia i braku sił na zabawę z dzieckiem właśnie wtedy, gdy dzień rodzinny powinien się dopiero rozpędzać. W obu sytuacjach kluczem jest rozpoznanie, czy głównym winowajcą jest wysoki cukier, czy raczej przemęczenie organizmu jako całości.
Jak wysoki cukier „zjada” energię – mechanizm krok po kroku
Co dzieje się w organizmie przy hiperglikemii
Zmęczenie przy wysokim cukrze nie jest „wymyślone”. Ma ono bardzo konkretne, fizyczne podłoże. Przy hiperglikemii poziom glukozy we krwi przekracza zdolność organizmu do jej wykorzystania. Insulina nie działa wystarczająco skutecznie (albo jest jej zbyt mało), więc mimo wysokiego poziomu cukru część komórek – szczególnie mięśniowych i tłuszczowych – funkcjonuje tak, jakby były głodzone. To właśnie zjawisko nazywa się czasem „głód w sytości”: krew jest bogata w glukozę, ale tkanki nie mogą jej efektywnie wykorzystać.
Organizm próbuje uporać się z nadmiarem glukozy na kilka sposobów. Jednym z nich jest zwiększenie wydalania cukru z moczem. Żeby to zrobić, nerki filtrują więcej krwi, a wraz z moczem wydalane są nie tylko cząsteczki glukozy, ale także woda i elektrolity (sód, potas, magnez). W praktyce oznacza to częstsze oddawanie moczu, rosnącą utratę płynów i – krok po kroku – odwodnienie. choćby niewielkie odwodnienie potrafi nasilć bóle głowy, senność, problemy z koncentracją oraz uczucie „ciężkości” ciała.
Kolejnym elementem jest gęstnienie krwi przy wysokim poziomie glukozy i niedostatecznym nawodnieniu. Gęstsza krew trudniej przepływa przez drobne naczynia, co powoduje gorsze dotlenienie tkanek. Uczucie ciężkich nóg, „ołowianych” rąk, osłabienia przy wejściu po schodach czy dziwnego zmęczenia po krótkim spacerze często wynika nie tyle ze słabej kondycji, ile właśnie z pogorszonego mikrokrążenia przy hiperglikemii.
Do tego dochodzi obciążenie układu nerwowego. Mózg jest narządem bardzo wrażliwym na wahania glukozy. Przy wysokich cukrach zmienia się gospodarka neuroprzekaźników, co przekłada się na tzw. „mgłę mózgową”: trudność w skupieniu, spowolnione myślenie, drażliwość, a niekiedy wrażenie odrealnienia. Ten stan sam w sobie jest męczący – mózg „przepala” dużo energii na próbę utrzymania podstawowych funkcji poznawczych, więc na resztę dnia zostaje jej wyraźnie mniej.
Różnica między krótkim skokiem cukru a przewlekłą hiperglikemią
Nie każda hiperglikemia odczuwana jest tak samo. Przy krótkim, poposiłkowym skoku cukru wiele osób opisuje nagłe „ścięcie z nóg” po jedzeniu: jeszcze przed chwilą funkcjonowali w miarę normalnie, a po obiedzie w pracy nagle chce się tylko spać, oczy się zamykają, myśli biegną wolniej. Ten efekt często pojawia się wtedy, gdy posiłek jest bogaty w gwałtownie wchłaniające się węglowodany (biały chleb, słodkie napoje, desery) i gdy dawka insuliny lub leków doustnych nie była do niego optymalnie dobrana.
Przewlekła hiperglikemia – czyli utrzymywanie się podwyższonych cukrów przez większość dnia lub tygodni – daje trochę inny obraz. Zmęczenie jest bardziej tępe, stałe, przypominające noszenie ciężkiego plecaka od rana do wieczora. Nie zawsze dochodzi do spektakularnych kryzysów energetycznych, za to dzień po dniu człowiek czuje, iż działa „na pół gwizdka”. Proste czynności zajmują więcej czasu, trudniej zabrać się za zadania wymagające skupienia, a wieczorem ma się wrażenie, iż dzień był dwa razy dłuższy, niż pokazywał zegar.
Długotrwałe wysokie cukry obciążają też układ nerwowy i psychikę. Wiele badań pokazuje, iż nieuregulowana glikemia sprzyja obniżonemu nastrojowi, gorszej motywacji, a choćby objawom depresyjnym. To nie jest „brak charakteru”, tylko fizyczne konsekwencje zmian w gospodarce hormonalnej i neuroprzekaźnikowej. Osoba z przewlekłą hiperglikemią może więc odczuwać nie tylko zmęczenie fizyczne, ale także psychiczną niechęć do działania, brak euforii z rzeczy, które wcześniej dawały satysfakcję.
Ważne jest też to, iż organizm przyzwyczaja się do wyższych wartości glikemii. Ktoś, kto przez dłuższy czas funkcjonuje przy cukrach znacznie powyżej normy, zaczyna traktować ten stan jako „swoją normę”. Zmęczenie staje się tłem dnia, nie jest łączone z hiperglikemią, bo towarzyszy niemal stale. Dopiero po stopniowej poprawie wyrównania cukrzycy wiele osób zauważa różnicę: nagle pojawia się więcej energii, łatwiej wstać z łóżka, mniej rzeczy „męczy”. To dobry dowód, iż zmęczenie w cukrzycy bardzo często ma korzenie w glikemii.
Objawy hiperglikemii a „gorszy dzień” – na co patrzeć w pierwszej kolejności
Typowe sygnały wysokiego cukru
Rozróżnienie między hiperglikemią a zwykłym zmęczeniem zaczyna się od obserwacji sygnałów z ciała. Zmęczenie przy wysokim cukrze najczęściej nie występuje w pojedynkę. Zwykle towarzyszy mu kilka innych objawów, które – jeżeli się je świadomie śledzi – tworzą dość charakterystyczny obraz.
Do najczęstszych sygnałów hiperglikemii zaliczają się:
- zwiększone pragnienie – uczucie suchego języka, „szorstkich” ust, potrzeba ciągłego popijania, sięganie po napoje częściej niż zazwyczaj;
- częstsze oddawanie moczu – także w nocy, przerywane spanie z powodu wizyt w toalecie, wrażenie, iż wypita woda „przelatuje” przez organizm;
- suchość w ustach – choćby po wypiciu szklanki wody wrażenie pełnego nawodnienia pojawia się tylko na chwilę;
- bóle głowy – tępe, uciskowe, często narastające w ciągu dnia lub tuż po posiłkach;
- uczucie ciężkości ciała – ciężkie nogi, „ociężałość” całego organizmu, niechęć do ruchu;
- trudność w skupieniu – rozpraszanie się przy prostych zadaniach, „gubienie wątku” w rozmowie czy podczas czytania;
- rozdrażnienie i mniejsza tolerancja na stres – reakcje emocjonalne silniejsze niż zwykle, wybuchowość, „krótki lont”;
- senność po posiłkach – szczególnie po obiedzie, kiedy poziom cukru najszybciej rośnie.
Jeżeli zmęczenie przy cukrzycy pojawia się razem z jednym lub kilkoma z powyższych znaków, ryzyko, iż stoi za nim hiperglikemia, wyraźnie rośnie. Dodatkową wskazówką bywają też nagłe zachcianki na słodkie napoje lub coś bardzo słodkiego – to sygnał, iż organizm desperacko próbuje „zarządzać” glukozą, choć nie zawsze w sposób korzystny dla długoterminowego wyrównania cukrzycy.
Kiedy zmęczenie jest raczej „zwykłe”
Nie każde gorsze samopoczucie osoby z cukrzycą ma związek z glikemią. Zdarzają się dni, gdy człowiek po prostu jest niewyspany, przepracowany lub przeciążony obowiązkami i stresem. W takim wypadku objawów typowo „cukrowych” bywa mniej albo nie ma ich wcale.
Zmęczenie, które ma źródło raczej w stylu życia lub innych czynnikach niż wysoki cukier, zwykle:
- pojawia się po jasno określonej przyczynie – zarwana noc, fizycznie ciężki dzień, intensywne treningi, dłuższa podróż, przeziębienie w początkowej fazie;
- nie jest połączone z wyraźnym zwiększonym pragnieniem czy częstym oddawaniem moczu (chyba iż jednocześnie występuje gorączka lub biegunka);
- nie wiąże się z charakterystyczną suchością w ustach, „ciągnięciem” na picie słodkich napojów;
- ustępuje lub wyraźnie się zmniejsza po krótkim odpoczynku, drzemce, zdrowym posiłku, kilku godzinach spokojniejszego trybu;
- niekoniecznie nasila się po posiłku – czasem wręcz po zjedzeniu czegoś wartościowego, z odpowiednią ilością białka i warzyw, samopoczucie się poprawia.
Dobrą wskazówką różnicującą jest sposób, w jaki organizm reaguje na interwencję. Przy „zwykłym” zmęczeniu drzemka 20–30 minut, spacer na świeżym powietrzu, lekkostrawny posiłek i solidne nawodnienie potrafią zdziałać cuda. Przy hiperglikemii sama drzemka rzadko przynosi wyraźną poprawę – często wręcz po przebudzeniu pojawia się ból głowy, suchość w ustach, uczucie „rozbicia”. Z kolei korekta insuliny lub skuteczne obniżenie cukru po jakimś czasie daje odczuwalną ulgę.
W praktyce wiele osób stosuje prostą zasadę: o ile jest zmęczenie, ale nie ma innych typowych objawów wysokiego cukru, a poprzednia noc była słaba, dzień intensywny, a posiłki nieregularne – prawdopodobieństwo „zwykłego” przemęczenia rośnie. Sytuacja zmienia się, gdy do zmęczenia dołączają charakterystyczne dolegliwości, a do tego dochodzi świadomość, iż kontrola glikemii ostatnio „kuleje”.
Prosty schemat „co sprawdzić, gdy nagle opadam z sił”
Trzy kroki rozsądnej samokontroli
Gdy nagle brakuje sił – czy to w pracy, czy w domu – łatwo wpaść w automatyczne reakcje: kolejna kawa, coś słodkiego, zagryzanie zmęczenia „na szybko”. W cukrzycy takie odruchy mogą nie tylko nie pomóc, ale wręcz pogorszyć sytuację. Zamiast działać na oślep, lepiej wypracować spokojny schemat zachowania, który można zastosować niemal w każdej sytuacji.
Praktyczny, prosty schemat może wyglądać następująco:
Krok 1: szybki pomiar glikemii
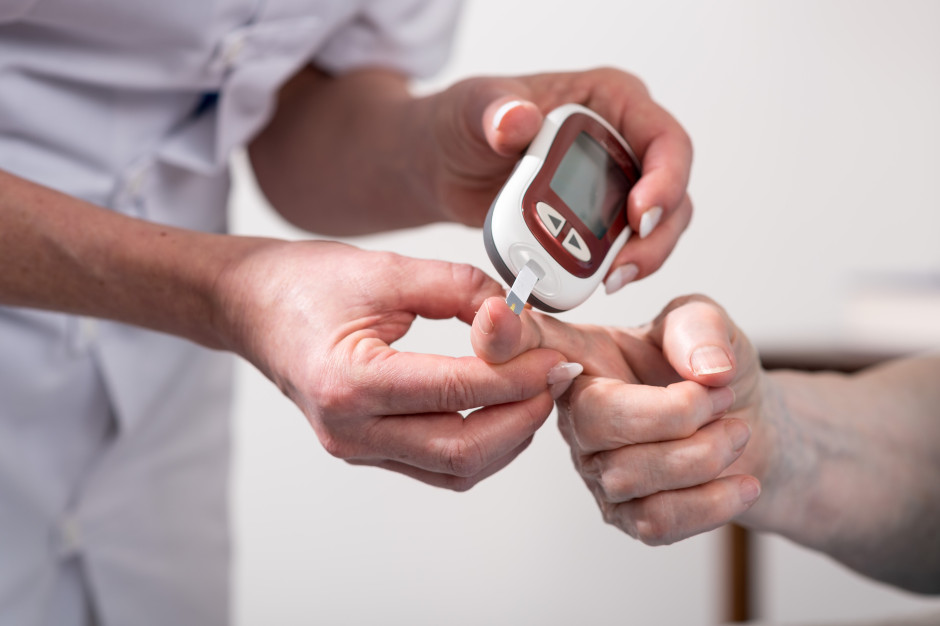
Pierwszym ruchem powinien być pomiar glikemii – z palca lub odczyt z sensora. Wynik trzeba od razu odnieść do kontekstu:
- kiedy był ostatni posiłek i jaka była jego zawartość (szczególnie węglowodanów),
- czy była ostatnio aktywność fizyczna,
- kiedy była przyjęta ostatnia dawka insuliny lub leków doustnych.
Krok 2: ocena otoczenia i ostatnich godzin
Sam wynik glikemii to dopiero połowa informacji. Drugą połowę stanowi to, co działo się z organizmem w ostatnich godzinach. Chodzi o szybkie „przeskanowanie” kilku obszarów:
- sen – ile realnie było snu w ostatniej nocy, czy był przerywany, czy to kolejny dzień z rzędu z krótszym odpoczynkiem;
- stres – czy pojawiła się trudna rozmowa, napięty termin, konflikt, wzmożona odpowiedzialność;
- posiłki – czy przerwy między nimi nie były zbyt długie, czy nie było „ratowania się” słodyczami zamiast regularnego jedzenia;
- nawodnienie – ile płynów faktycznie zostało wypitych, czy dominowała kawa, mocna herbata, napoje energetyczne;
- infekcja lub ból – czy pojawiły się objawy przeziębienia, stan podgorączkowy, ból zęba, migrena.
Ten krótki przegląd pozwala od razu ustawić priorytety. o ile np. cukier jest w normie, a za to od trzech godzin nic nie było jedzone, sen był słaby, a głowa „pęka” – w pierwszej kolejności trzeba zadbać o posiłek, nawodnienie i krótką przerwę. o ile z kolei glikemia jest wyraźnie podwyższona, a do tego w tle toczy się infekcja, konieczna jest korekta leczenia plus konsultacja z lekarzem w najbliższym możliwym terminie, bo choroba sama w sobie będzie utrudniać wyrównanie cukru.
Krok 3: konkretna reakcja, a nie impulsywne „ratowanie się”
Po pomiarze i ocenie kontekstu przychodzi moment na działanie. Schemat reakcji można w przybliżeniu podzielić na trzy scenariusze:
- Glikemia wyraźnie wysoka (powyżej indywidualnego zakresu docelowego, np. powyżej 180–200 mg/dl):
- zastosowanie zaplanowanej korekty insuliny (zgodnie z zaleceniami diabetologa),
- wypicie szklanki wody lub napoju bez cukru,
- jeżeli stan na to pozwala – krótki, umiarkowany spacer po ustaleniu z lekarzem,
- unikanie dokładania gwałtownie wchłaniających się węglowodanów „na pocieszenie”.
- Glikemia w normie, a zmęczenie silne:
- krótka, zaplanowana przerwa (5–10 minut oderwania od ekranu, kilka głębokich oddechów, zmiana pozycji ciała),
- szklanka wody, a przy dłuższej przerwie – niewielki, zbilansowany posiłek lub przekąska (białko + niewielka porcja węglowodanów + tłuszcz),
- jeżeli to możliwe – ocena, czy nie kumuluje się chroniczne niewyspanie i stres; w takim przypadku potrzebna jest zmiana planu dnia, a nie kolejne kawy.
- Glikemia niska lub gwałtownie spadająca (linie trendu w dół na sensorze):
- przyjęcie porcji gwałtownie wchłaniających się węglowodanów zgodnie z zaleceniem (np. glukoza w tabletkach, sok),
- ponowny pomiar po 15 minutach lub kontrola odczytu z sensora,
- po opanowaniu spadku – niewielki posiłek złożony, by ustabilizować poziom cukru.
Kluczowa różnica polega na tym, iż przy impulsie „jestem bez sił, potrzebuję czegoś słodkiego” decyzję podejmuje się dopiero po sprawdzeniu glikemii. Dzięki temu da się uniknąć sytuacji, w której wysoki cukier jest dodatkowo „podlewany” kolejną dawką szybkich węglowodanów.
Jak nie wpaść w pułapkę ciągłej autoanalizy
Z drugiej strony, nadmierne skupienie na każdym wahnięciu energii także bywa obciążające. U części osób prowadzi do nieustannego mierzenia, sprawdzania i analizowania, co nasila lęk i zabiera jeszcze więcej sił psychicznych. Bezpieczniejszym rozwiązaniem jest ustalenie jasnych zasad.
Przykładowe, praktyczne reguły mogą wyglądać tak:
- pomiar glikemii zawsze, gdy zmęceniu towarzyszy pragnienie, suchość w ustach lub ból głowy;
- pomiar glikemii zwykle, gdy po posiłku pojawia się silna senność lub „mgła” w głowie, inna niż po prostu chęć krótkiego odpoczynku;
- odpuszczenie pomiaru (jeżeli nie ma innych objawów) przy oczywistych przyczynach: zarwana noc, wielogodzinna podróż, intensywny wysiłek fizyczny – z jednoczesną obserwacją, czy po odpoczynku samopoczucie wraca do normy.
Takie ramy pomagają nie podejmować decyzji z minuty na minutę, tylko mieć ogólny „kodeks postępowania”, który zdejmuje z barków konieczność nieustannego zastanawiania się, czy to „znowu cukier”, czy już zwykłe przemęczenie.
Zmęczenie w pracy, w szkole i w domu – typowe scenariusze
Praca biurowa: długie siedzenie, ekran i „zjazd” po obiedzie
W pracy siedzącej głównym problemem jest monotonia i długotrwałe obciążenie poznawcze. Mózg pracuje intensywnie, ciało prawie się nie rusza. Przy cukrzycy taki układ sprzyja dwóm rzeczom: gromadzeniu się mikrostresu i niewidocznym wahaniom cukru po posiłkach.
Najczęstszy scenariusz to:
- śniadanie „na szybko”, często bogate w węglowodany prostsze (bułka, słodka kawa, jogurt smakowy),
- kilka godzin siedzenia przed komputerem bez przerw,
- duży obiad w kantynie lub na dowóz, po którym następuje gwałtowny spadek energii.
Jeżeli do tego dochodzi niewyrównana cukrzyca, zmęczenie po obiedzie przy wysokim cukrze potrafi dosłownie wyłączyć z obiegu. Zamiast dorzucać kolejną kawę, lepiej wprowadzić kilka drobnych, ale systematycznych zmian:
- ustalenie, iż zawsze przed obiadem wykonywany jest pomiar glikemii lub odczyt z sensora – to ułatwia dobranie dawki insuliny;
- wybieranie posiłków z większą ilością białka i warzyw, mniejszą porcją białego pieczywa, frytek, deserów;
- zaplanowanie krótkiej, 5–10-minutowej przechadzki po budynku lub na zewnątrz tuż po jedzeniu (jeżeli lekarz nie zalecił inaczej) – ruch poprawia wrażliwość na insulinę;
- krótkie „mikroprzerwy” co 60–90 minut: wstanie od biurka, kilka głębokich wdechów, kilka kroków – takie drobiazgi zmniejszają wrażenie totalnego „ścięcia” pod koniec dnia.
W praktyce pracownik z cukrzycą, który otwarcie porozmawia z przełożonym o potrzebie kilku krótkich przerw technicznych, zwykle jest w stanie funkcjonować stabilniej niż ktoś, kto walczy z sennością kolejnymi kubkami kawy.
Praca fizyczna: paradoks zmęczenia mimo ruchu
W zawodach wymagających wysiłku fizycznego (budowa, magazyn, gastronomia) intuicyjnie mogłoby się wydawać, iż ruch będzie sprzymierzeńcem. Rzeczywiście, co do zasady lepsza jest praca, w której ciało nie jest unieruchomione. Problem pojawia się jednak wtedy, gdy wysiłek jest długotrwały, intensywny, a przerwy na posiłek i pomiar cukru są ograniczone.
Typowy przebieg dnia to:
- wczesna pobudka, szybkie śniadanie lub jego brak,
- kilka godzin wysiłku, często w zmiennych warunkach (temperatura, dźwiganie),
- nieregularne jedzenie „w biegu”, czasem głównie słodkie przekąski, by „złapać energię”.
Przy takim trybie zmęczenie może wynikać z naprzemiennych epizodów hiperglikemii i hipoglikemii. Organizm jest stale „szarpany” między niedoborem a nadmiarem glukozy. W pewnym momencie poczucie wyczerpania staje się tak stałe, iż trudno je powiązać z konkretnymi wartościami cukru.
Rozwiązaniem jest, na ile to możliwe, wprowadzenie kilku elementów porządkujących dzień:
- zabieranie ze sobą przynajmniej jednego pełniejszego posiłku, a nie tylko słodyczy czy drożdżówek;
- ustalenie stałych momentów na pomiar glikemii – np. przed rozpoczęciem pracy, w połowie zmiany, po posiłku;
- posiadanie przy sobie źródła gwałtownie działającej glukozy na wypadek niedocukrzenia oraz oddzielnie – butelki wody lub napoju bez cukru;
- jeżeli to możliwe – rozmowa z przełożonym o potrzebie kilku minut przerwy na pomiar i zjedzenie zaplanowanego posiłku.
Osoby z cukrzycą pracujące fizycznie często przyznają, iż dopiero po uporządkowaniu jedzenia i pomiarów okazało się, jak ogromną część ich „wiecznego zmęczenia” stanowiły wahania glikemii, a nie sama praca.
Szkoła i studia: przeciążony mózg i presja wyników
U uczniów i studentów zmęczenie ma zwykle podwójne źródło: niewyspanie oraz intensywną pracę umysłu. Egzaminy, kartkówki, projekty, prace zaliczeniowe – wszystko to zwiększa poziom stresu, a u osób z cukrzycą może dodatkowo podnosić cukier. Z kolei próby „podkręcenia” wydajności dzięki słodyczy czy napojów energetycznych powodują gwałtowne skoki glikemii.
Charakterystyczne są dwa momenty dnia:
- późny poranek – po kilku godzinach lekcji lub zajęć, gdy mózg jest już zmęczony, a śniadanie dawno „się skończyło”;
- późne popołudnie – po szkole lub zajęciach, w czasie odrabiania pracy domowej lub nauki do egzaminu.
Jeżeli w tych porach regularnie pojawia się poczucie kompletnego „odłączenia prądu”, dobrze jest sprawdzić, czy nie wiąże się ono z systematycznie podwyższonym cukrem. Niekiedy wystarczy drobna modyfikacja schematu:
- zamiana słodkich napojów na wodę lub herbatę bez cukru,
- dorzucenie do drugiego śniadania produktu białkowego (jogurt naturalny, garść orzechów, kanapka z twarożkiem czy jajkiem),
- krótka, zaplanowana przerwa ruchowa między blokami nauki (kilka minut truchtu po schodach, szybki spacer dookoła budynku).
W szkole lub na uczelni ważna jest też komunikacja. Nauczyciel lub wykładowca, który wie o cukrzycy, zwykle łatwiej akceptuje krótkie wyjście na pomiar cukru, zjedzenie przekąski czy wypicie wody podczas zajęć. To zmniejsza presję i ryzyko, iż ktoś będzie „przemęczał” się z wysoką glikemią tylko po to, by nie zwracać na siebie uwagi.
Dom: zmęczenie, które „rozpływa się” w obowiązkach
W domu zmęczenie przy cukrzycy bywa najmniej widoczne – przykryte codziennymi zadaniami: gotowaniem, opieką nad dziećmi, porządkami, załatwianiem spraw urzędowych. Łatwo uznać, iż „tak po prostu jest”, iż każdy dorosły jest zmęczony. Tymczasem przewlekła hiperglikemia często ujawnia się właśnie wieczorem, kiedy po całym dniu przychodzi chwila względnego spokoju.
Typowy obraz to:
- po pracy lub szkole – zakupy, przygotowywanie posiłku, odrabianie lekcji z dziećmi,
- ciągłe poczucie pośpiechu, brak chwili, by na spokojnie zmierzyć cukier i coś zjeść,
- wczesny wieczór: nagłe uderzenie zmęczenia, drażliwość, chęć ucieczki od bodźców.
W takiej sytuacji pomocne może być świadome „wpisanie” cukrzycy w plan dnia domowego, a nie traktowanie jej jako zadania „poza listą”. W praktyce oznacza to np.:
- ustalenie, iż pomiar glikemii jest częścią rutyny po wejściu do domu – tak samo jak odłożenie kluczy i zdjęcie butów;
- podział obowiązków z partnerem lub domownikami w taki sposób, by osoba z cukrzycą miała 10–15 minut na spokojne jedzenie i ocenę samopoczucia po powrocie;
- przygotowywanie prostych, ale odżywczych kolacji, zamiast „dojadania” przypadkowych resztek lub słodyczy z braku czasu i sił.
W rodzinach, w których otwarcie mówi się o tym, iż wysoki cukier może powodować drażliwość i wyczerpanie, często maleje liczba konfliktów „o byle co”. Zamiast interpretować każdą gorszą reakcję jako złą wolę, bliscy uczą się pytać: „Sprawdzałeś dziś cukier? Może najpierw zmierzysz, coś zjesz, a potem dokończymy rozmowę?”.
Zmęczenie weekendowe i „wolne dni”: gdy brak struktury szkodzi
W dni wolne wiele osób z cukrzycą liczy na to, iż wreszcie „odeśpi” i odpocznie. Tymczasem właśnie wtedy zmęczenie bywa najbardziej uciążliwe. Głównym winowajcą jest rozregulowanie: późniejsze wstawanie, inne godziny posiłków, spontaniczne wyjścia, przekąski „bez liczenia” i alkohole.
Najczęstszy schemat wygląda następująco:
- późne śniadanie lub łączenie go z obiadem („brunch”),
- duży, kaloryczny posiłek w restauracji lub „domowy obiad” z deserem, po którym nie ma już struktury kolejnych posiłków,
- wieczorne podjadanie przed telewizorem, często połączone z alkoholem.
Przy tak zmienionym rytmie insulina (szczególnie długodziałająca) i leki doustne „spotykają się” z zupełnie innym profilem jedzenia niż w tygodniu. Skutkiem są naprzemiennie wysokie i niskie poziomy cukru, a subiektywne odczucie to ciężkość w ciele, senność, ból głowy, rozdrażnienie i wrażenie, iż weekend „ucieka przez palce”.
Pomaga niewielka, ale konsekwentna struktura także w dni wolne:
- utrzymanie zbliżonej godziny przyjmowania leków i zastrzyków insuliny (różnice rzędu 1–2 godzin zwykle są akceptowalne, ale nie 5–6),
- zaplanowanie przynajmniej trzech posiłków o w miarę przewidywalnej porze, choćby o ile są mniej formalne niż w tygodniu,
- świadoma decyzja, kiedy i ile alkoholu będzie wypite oraz w jakim odstępie od posiłków i insuliny,
- krótkie „punkty kontrolne” glikemii: np. po przebudzeniu, 2 godziny po największym posiłku, przed snem.
Jeżeli w niedzielne popołudnia regularnie pojawia się szczególna „ciężkość” i rozbicie, dobrym nawykiem staje się sprawdzenie kilku ostatnich odczytów z glukometru czy sensora. Często okazuje się, iż to nie „stres przed poniedziałkiem”, ale konsekwencja długotrwale podwyższonego cukru od późnego śniadania aż do wieczora.
Rodzicielstwo i opieka nad innymi: gdy własne zmęczenie schodzi na dalszy plan
Rodzice małych dzieci, opiekunowie osób starszych czy przewlekle chorych często funkcjonują w trybie ciągłej gotowości. Przy cukrzycy prowadzi to nierzadko do odkładania własnych pomiarów i posiłków „na później”. W praktyce „później” bywa późnym wieczorem, gdy zmęczenie osiąga szczyt, a cukry potrafią być dawno poza celem.
Charakterystyczne sytuacje to m.in.:
- nocne wstawanie do dziecka i pomijanie porannego śniadania, bo „już i tak jestem spóźniona/spóźniony”,
- regularne dojadanie po dzieciach lub podopiecznych – kilka kęsów tu, kilka tam – bez liczenia i bez uwzględnienia w insulinoterapii,
- brak realnej przerwy w ciągu dnia na spokojny posiłek i pomiar cukru, bo „ktoś musi się zająć resztą”.
W tym kontekście zmęczenie bywa mylone z „normalnym losem rodzica” albo „kosztem opieki”. Tymczasem po uporządkowaniu podstaw (regularne posiłki, 2–3 stałe punkty pomiaru, minimalne planowanie przekąsek) często wyraźnie maleje liczba epizodów wieczornej drażliwości, łapania infekcji czy bólów głowy.
Sprawdza się drobne, ale konkretne ustalenie z domownikami, np.:
- 5–10 minut „okienka” dla osoby z cukrzycą na śniadanie i pomiar, zanim wszyscy zaczną przygotowania do wyjścia z domu,
- zmiana nawyku dojadania po dzieciach na odkładanie resztek do osobnego pojemnika i traktowanie ich jako elementu zaplanowanego posiłku (albo wyrzucenie, o ile nie ma możliwości kontrolowanego spożycia),
- wspólne ustalenie, iż wyraźne „odcięcie prądu” jednego z rodziców jest sygnałem także do sprawdzenia glikemii, a nie jedynie oceny, „że ktoś przesadza”.
 Źródło: Pexels | Autor: Artem Podrez
Źródło: Pexels | Autor: Artem PodrezZmęczenie przy cukrzycy a inne choroby: kiedy nie zakładać „to tylko cukier”
Utrwalone zmęczenie łatwo zrzucić wyłącznie na cukrzycę, zwłaszcza gdy glikemia faktycznie bywa za wysoka. W praktyce bywa jednak tak, iż obok hiperglikemii współistnieją inne przyczyny osłabienia. Zakładanie z góry, iż „to na pewno cukier”, może opóźniać rozpoznanie dodatkowych problemów zdrowotnych.
Do stanów, które często „dokładają się” do zmęczenia u osoby z cukrzycą, należą m.in.:
- niedokrwistość (anemia) – zmniejszona liczba czerwonych krwinek lub hemoglobiny; objawia się bladością, łatwiejszą zadyszką, kołataniem serca przy niewielkim wysiłku,
- choroby tarczycy – zarówno niedoczynność (senność, przyrost masy ciała, suchość skóry), jak i nadczynność (kołatania, chudnięcie, drażliwość),
- nadciśnienie tętnicze i choroby serca – uczucie „braku powietrza” przy chodzeniu po schodach, ucisk w klatce piersiowej, obrzęki kostek,
- depresja i zaburzenia lękowe – przewlekłe obniżenie nastroju, utrata zainteresowań, trudności z mobilizacją, poranne „sklejenie” z łóżkiem mimo teoretycznie wystarczającej liczby godzin snu,
- przewlekłe infekcje (np. zatok, zębów, dróg moczowych) – stan podgorączkowy, częstsze oddawanie moczu, bóle, przewlekłe „rozbicie”.
W sytuacji, gdy mimo widocznej poprawy profilu glikemii (niższe wartości, mniej wahań) zmęczenie utrzymuje się w podobnym natężeniu przez kilka tygodni, opłaca się porozmawiać z lekarzem prowadzącym o poszerzeniu diagnostyki. Prosty panel badań (morfologia, TSH, kreatynina, enzymy wątrobowe, badanie moczu, ewentualnie witamina B12 i D) często porządkuje obraz.
Dla wielu osób ważna jest też świadomość, iż depresja przy cukrzycy występuje częściej niż w populacji ogólnej. Uporczywe zmęczenie, poczucie „braku sensu” w dbaniu o glikemię i zaniedbywanie samokontroli mogą być objawem zaburzeń nastroju, a nie jedynie „słabego charakteru” czy „lenistwa”. Tu pomoc psychiatry czy psychoterapeuty staje się równie istotna jak korekta dawek insuliny.
Zmęczenie a długotrwała hiperglikemia: czego można się spodziewać po poprawie cukrów
Osoba z wielomiesięcznie lub wieloletnio podwyższonym cukrem często nie pamięta już, jak to jest funkcjonować z glikemią bliżej zakresu docelowego. Subiektywne „normalne” może oznaczać stałe uczucie ciężkości po jedzeniu, senność po południu i poranne „nie dobudzanie się”.
Po wprowadzeniu zmian (modyfikacja leczenia, lepsza struktura posiłków, więcej ruchu) zdarza się paradoks: wskaźniki w badaniach wyraźnie się poprawiają, a osoba przez cały czas czuje się zmęczona lub odczuwa inne dolegliwości. Ma to kilka możliwych przyczyn:
- organizm potrzebuje czasu, by „przestawić się” z przewlekłej hiperglikemii na bardziej prawidłowy zakres; zmiana z bardzo wysokich wartości na umiarkowanie wyższe może być początkowo odczuwana jako „hipo” (fałszywe uczucie niedocukrzenia),
- poprawa cukrów uwidacznia inne problemy – np. dopiero po opanowaniu glikemii pacjent wyraźniej dostrzega objawy depresji czy nadciśnienia,
- wprowadzenie nowego schematu leczenia (szczególnie z większą liczbą pomiarów) początkowo bywa psychicznie obciążające, co samo w sobie zwiększa poczucie zmęczenia.
Praktyka pokazuje, iż wyraźna, stabilna poprawa samopoczucia często pojawia się po kilku–kilkunastu tygodniach względnie stabilnej glikemii, a nie po kilku „dobrych” dniach. Pomocne jest wtedy monitorowanie nie tylko liczb, ale i odczuć – np. krótkie notatki: „dzień bez zjazdu po obiedzie”, „mniej bólu głowy rano”, „łatwiej skupić się na spotkaniu”. Taki zapis ułatwia dostrzeżenie trendu, którego na co dzień można nie zauważyć.
Zmęczenie a sen: jak noc wpływa na cukier, a cukier na noc
Sen i glikemia są ze sobą mocno powiązane. Zbyt krótki, przerywany czy nieregularny sen sprzyja podwyższeniu cukru, a z drugiej strony zbyt wysoki lub zbyt niski cukier w nocy zaburza jakość odpoczynku. Osoba, która „przesypia 7–8 godzin”, ale co noc wybudza się kilkukrotnie z powodu pragnienia, potrzeby oddania moczu czy kołatania serca, rano może czuć się jak po nieprzespanej nocy.
Typowe nocne sygnały, które mogą wskazywać na problem z glikemią, to m.in.:
- częste oddawanie moczu w nocy, zwłaszcza połączone z dużym pragnieniem – częściej związane z hiperglikemią,
- nocne poty, koszmary, poranne bóle głowy – mogą sugerować epizody hipoglikemii w nocy,
- trudności z ponownym zaśnięciem po nocnym przebudzeniu, szczególnie przy uczuciu „wewnętrznego niepokoju” lub kołatania serca.
Jeżeli zmęczenie utrzymuje się mimo korekty dziennych posiłków i leków, użyteczne bywa wykonanie serii pomiarów nocnych (np. przed snem, w środku nocy, nad ranem) lub uważniejsza analiza danych z sensora. Na tej podstawie lekarz jest w stanie ocenić, czy dawki insuliny bazalnej lub godziny przyjmowania leków wymagają zmiany.
Poza kwestiami ściśle „cukrowymi” znaczenie ma kilka prostych elementów higieny snu:
- stała, w miarę możliwości, pora zasypiania i wstawania,
- ograniczenie ciężkich, bardzo obfitych kolacji bezpośrednio przed snem,
- unikanie dużych ilości kofeiny i alkoholu wieczorem, ponieważ zaburzają architekturę snu, choćby o ile „ułatwiają” zaśnięcie.
Połączenie względnie uporządkowanej glikemii z nieco lepszą jakością snu często daje odczuwalny efekt: poranne wstanie przestaje wymagać takiego wysiłku, a popołudniowe „zjazdy” pojawiają się rzadziej lub są łagodniejsze.
Zmęczenie a aktywność fizyczna: jak nie wpaść w pułapkę „im więcej, tym lepiej”
Ruch zwykle poprawia wrażliwość na insulinę, pomaga wyrównać cukry i zmniejsza uczucie ospałości. Jednocześnie przy cukrzycy łatwo o dwa skrajne podejścia: unikanie wysiłku ze strachu przed hipoglikemią albo przeciążanie się treningami w nadziei na „zbijanie” wysokiego cukru.
W obu sytuacjach zmęczenie może się nasilać. Przy zbyt małej aktywności organizm stopniowo traci wydolność, a każdy wysiłek – choćby wejście po schodach – jest odczuwany jako duży. Przy zbyt intensywnym treningu, zwłaszcza „dorzucanym” spontanicznie po okresie gorszej kontroli, pojawiają się z kolei nadmierne bóle mięśni, wahania cukru (hipo tuż po wysiłku, a potem hiperglikemia), trudności z regeneracją.
Rozsądne podejście obejmuje kilka elementów:
- stopniowe zwiększanie aktywności (np. z 10 do 20, potem 30 minut szybkiego marszu dziennie, zamiast od razu godzinny intensywny trening),
- powiązanie ruchu z posiłkami – np. krótki spacer po obiedzie, a nie intensywne ćwiczenia na czczo bez wcześniejszej konsultacji z lekarzem,
- obserwację, jak konkretna forma wysiłku wpływa na glikemię w kolejnych godzinach, a nie tylko bezpośrednio po zakończeniu ćwiczeń.
Jeżeli po każdym treningu przez kilka godzin dominuje poczucie „rozbicia” i apatii, przy jednocześnie niestabilnych cukrach, najlepiej omówić ten schemat z diabetologiem lub edukatorem. Niekiedy niewielka korekta dawek insuliny przed czy po wysiłku albo zmiana pory dnia, w której trenujemy, znacząco poprawia zarówno samopoczucie, jak i bezpieczeństwo glikemii.
Zmęczenie psychiczne związane z cukrzycą: „wypalenie cukrzycowe”
Poza zmęczeniem fizycznym istnieje obszar, który rzadziej bywa nazywany wprost – przeciążenie psychiczne związane z nieustanną koniecznością kontroli. Obliczanie wymienników, planowanie posiłków, pamiętanie o pomiarach, noszenie ze sobą zapasu glukozy i sprzętu – to codzienna, drobna praca, która z czasem potrafi zsumować się w poczucie wyczerpania.
Tak zwane „wypalenie cukrzycowe” objawia się m.in.:
- rezygnacją z części pomiarów („już nie mam siły patrzeć na te liczby”),
- odkładaniem wizyt kontrolnych lub unikanie omawiania wyników,
- złością na temat choroby, irytacją przy każdej sugestii zmiany leczenia,
Najczęściej zadawane pytania (FAQ)
Jak odróżnić zwykłe zmęczenie od zmęczenia przy wysokim cukrze?
Przy „zwykłym” zmęczeniu najczęściej znasz przyczynę: krótki sen, intensywny dzień, duży stres. Objawy zwykle łagodnieją po odpoczynku, drzemce, weekendzie. Zmęczenie przy hiperglikemii częściej pojawia się „bez powodu”, bywa nagłe i nieproporcjonalne do wysiłku – jakby organizm zużył całą energię na coś niewidocznego.
Wysokiemu cukrowi zwykle towarzyszą inne objawy: wzmożone pragnienie, suchość w ustach, częstsze oddawanie moczu, bóle głowy, uczucie „ciężkich” nóg lub rąk, podrażnienie, „mgła mózgowa” (problemy z koncentracją i jasnym myśleniem). jeżeli zmęczeniu towarzyszy kilka z tych sygnałów, a glikometr potwierdza wysoką glikemię, można z dużym prawdopodobieństwem wiązać je z hiperglikemią.
Jakie są typowe objawy hiperglikemii oprócz zmęczenia?
Poza silnym zmęczeniem osoby z wysokim cukrem często zgłaszają:
- zwiększone pragnienie i suchość w ustach,
- częstsze oddawanie moczu (w tym nocne wstawanie do toalety),
- bóle głowy, uczucie „ciężkiej” głowy, trudności ze skupieniem,
- uczucie „ołowianych” nóg, zadyszka przy niewielkim wysiłku,
- rozdrażnienie, spadek nastroju, niechęć do działania.
Pojedynczy objaw może mieć wiele przyczyn, ale zestaw kilku z nich, zwłaszcza gdy pojawia się w podobnych porach dnia (np. po większych posiłkach), powinien skłonić do częstszej kontroli glikemii i omówienia sytuacji z diabetologiem.
Czy poobiednia senność zawsze oznacza za wysoki cukier?
Nie zawsze. U większości ludzi po większym posiłku dochodzi do fizjologicznego spadku czujności – krew kieruje się do układu pokarmowego, organizm „przełącza się” na trawienie. U osoby z cukrzycą ten naturalny efekt może się nakładać na poposiłkową hiperglikemię, szczególnie po posiłkach bogatych w gwałtownie wchłaniające się węglowodany.
Jeżeli po obiedzie w pracy regularnie pojawia się „ścięcie z nóg”, senność trudna do opanowania, zamykające się oczy i problem z najprostszymi zadaniami, warto kilka razy zmierzyć glikemię 1–2 godziny po posiłku. jeżeli wartości są konsekwentnie wysokie, to silna wskazówka, iż to nie tylko „naturalna drzemka po jedzeniu”, ale również nieoptymalne wyrównanie poposiłkowe.
Czy przewlekła hiperglikemia może dawać stałe, „tępe” zmęczenie przez cały dzień?
Tak, przy utrzymujących się podwyższonych cukrach zmęczenie bywa stałe, mniej spektakularne, ale wszechobecne. Osoba z takim profilem glikemii opisuje często wrażenie „ciągłego noszenia plecaka z obciążeniem”: jest trochę wolniejsza, ma mniej siły do działania, każdy dzień wydaje się dłuższy, niż pokazuje zegar.
Dodatkowo przewlekła hiperglikemia wpływa na układ nerwowy i gospodarkę hormonalną. Sprzyja obniżonemu nastrojowi, problemom z motywacją, a czasem objawom przypominającym depresję. W praktyce łatwo wtedy uznać, iż to „taki charakter” albo „ciągły stres”, podczas gdy poprawa wyrównania cukrzycy często przynosi wyraźny wzrost energii i lepsze samopoczucie psychiczne.
Co mogę zrobić na co dzień, jeżeli ciągle czuję zmęczenie przy cukrzycy?
Podejście warto oprzeć na kilku równoległych działaniach. Po pierwsze – częstsza, ale rozsądna kontrola glikemii (glukometrem lub systemem CGM), aby sprawdzić, czy zmęczenie koreluje z wysokimi cukrami. Po drugie – omówienie z lekarzem ewentualnej modyfikacji leczenia (dawki insuliny, rodzaj leków, korekta posiłków).
Bardzo często dużą różnicę robią też kwestie „okołocukrzycowe”: higiena snu (przynajmniej 7–8 godzin, możliwie stałe pory), odpowiednie nawodnienie w ciągu dnia, mniej używek (nadmiar kawy, alkoholu), bardziej regularne posiłki z ograniczeniem szybkich węglowodanów oraz umiarkowana, ale systematyczna aktywność fizyczna. U osoby z cukrzycą margines błędu jest węższy niż u osób zdrowych – kilka drobnych korekt często przynosi odczuwalną poprawę energii.
Kiedy zmęczenie przy cukrzycy powinno skłonić do pilnego kontaktu z lekarzem?
Sygnałem alarmowym jest połączenie silnego zmęczenia z bardzo wysokimi wartościami glikemii i objawami odwodnienia: intensywne pragnienie, suchość w ustach, skąpe lub bardzo częste i obfite oddawanie moczu, bóle brzucha, nudności, przyspieszony oddech, zaburzenia widzenia, dezorientacja. Taka sytuacja może wskazywać na rozwijający się stan zagrożenia życia (np. kwasicę ketonową) i wymaga pilnej konsultacji lekarskiej lub wezwania pomocy.
Niezależnie od tego, jeżeli zmęczenie utrzymuje się tygodniami mimo względnie dobrego wyrównania glikemii lub wyraźnie się nasila, warto skonsultować się z lekarzem prowadzącym. Przyczyną mogą być inne schorzenia często współistniejące z cukrzycą (m.in. zaburzenia tarczycy, niedokrwistość, nadciśnienie, depresja), które również wymagają rozpoznania i leczenia.
Czy organizm może się „przyzwyczaić” do wysokiego cukru tak, iż nie kojarzę zmęczenia z hiperglikemią?
Organizm rzeczywiście przystosowuje się do wyższych wartości glikemii i po pewnym czasie traktuje je jak nową „normę”. W takiej sytuacji zmęczenie, bóle głowy czy gorszą koncentrację łatwo przypisać wiekowi, pracy czy obowiązkom rodzinnym, a nie cukrzycy. Dopiero stopniowe obniżenie i ustabilizowanie glikemii pokazuje różnicę – wiele osób mówi wtedy, iż „nagle zyskało kilka godzin energii dziennie”.
Z tego względu najważniejsze jest nie tylko bazowanie na samopoczuciu, ale także na realnych pomiarach oraz okresowych badaniach (np. hemoglobiny glikowanej). Pozwala to ocenić, czy chroniczne zmęczenie ma związek z utrwaloną hiperglikemią, czy trzeba szukać innego źródła problemu.
Co warto zapamiętać
- Zmęczenie przy cukrzycy ma często inne podłoże niż „zwykłe niewyspanie” – przy hiperglikemii organizm zużywa dużo energii na pozbycie się nadmiaru glukozy, a komórki jednocześnie funkcjonują jak przy głodzie energetycznym.
- Osoby z cukrzycą mają ciaśniejszy „margines błędu”: na ich samopoczucie nakładają się wahania glikemii, stres, nieregularny tryb pracy i posiłków, leki oraz choroby towarzyszące, dlatego choćby niewielkie odchylenia mogą dawać silne zmęczenie.
- Niedoszacowany wpływ mają sen, nawodnienie, używki, sposób odżywiania i aktywność fizyczna – przy 4–5 godzinach snu, kilku kawach dziennie i posiłkach „w biegu” choćby niewielki skok cukru może skończyć się bólem głowy i sennością nie do opanowania.
- Typowe scenariusze to m.in. poobiedni kryzys w pracy i popołudniowe „odcięcie prądu” przy opiece nad dzieckiem; najważniejsze jest wtedy rozróżnienie, czy główną przyczyną jest wysoki cukier, czy ogólne przemęczenie organizmu.
- Hiperglikemia prowadzi do „głodu w sytości” (tkanki nie wykorzystują glukozy), zwiększonego wydalania cukru z moczem, utraty wody i elektrolitów oraz odwodnienia, co przekłada się na bóle głowy, senność i uczucie „ciężkiego” ciała.
Opracowano na podstawie
- Standards of Care in Diabetes. American Diabetes Association (2024) – Objawy hiperglikemii, cele glikemii, wpływ na samopoczucie
- Diagnosis and Classification of Diabetes Mellitus. World Health Organization (2019) – Definicje cukrzycy, hiperglikemii i zakresy wartości glikemii
- Hyperglycemia in Diabetes. National Institute of Diabetes and Digestive and Kidney Diseases – Objawy wysokiego cukru, zmęczenie, odwodnienie, kiedy szukać pomocy
- Hypoglycemia and Hyperglycemia. International Diabetes Federation – Przegląd objawów, różnice między niskim i wysokim cukrem, samokontrola
- Diabetes Mellitus. Endocrine Society – Patofizjologia insulinooporności, „głód w sytości”, objawy kliniczne
- Diabetes and Fatigue. Diabetes UK – Przyczyny zmęczenia w cukrzycy, rola glikemii, snu i stylu życia
- Diabetes and Mental Health. Centers for Disease Control and Prevention – Związek nieuregulowanej glikemii z nastrojem, depresją i motywacją
- Diabetes and Driving, Work and Travel. National Health Service – Funkcjonowanie w pracy i podróży, rozpoznawanie objawów glikemii






![12-letnia Nela nie miała objawów. Badania wykryły cukrzycę typu 1 [Zdjęcia]](https://www.wkatowicach.eu/assets/pics/aktualnosci/2026-05/DSC_4294.jpg)









