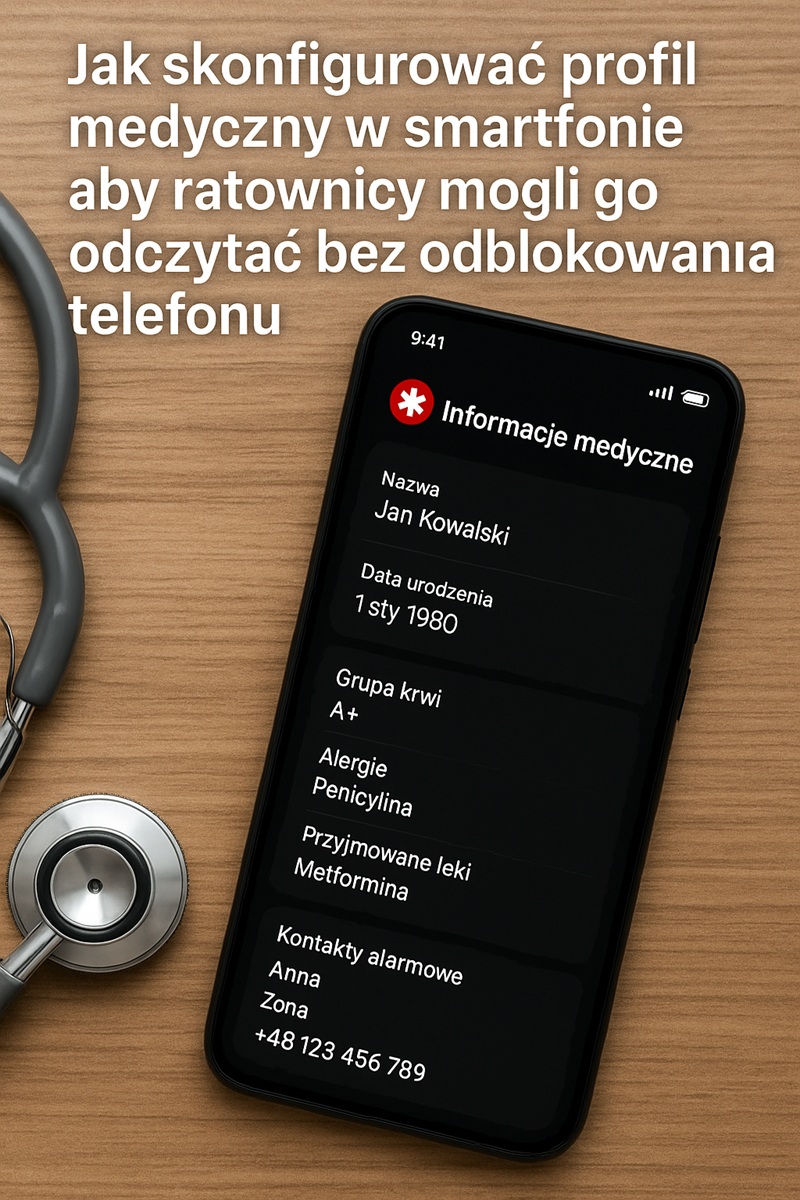
Dlaczego wybór między pompą a penem w ogóle ma znaczenie
Osoba z cukrzycą, która ma przed sobą decyzję: pompa insulinowa a pen, w praktyce wybiera nie tylko sprzęt, ale sposób funkcjonowania na co dzień. Ten wybór wpływa na kontrolę glikemii, liczbę nakłuć, sposób planowania posiłków, organizację aktywności fizycznej, a choćby na komfort psychiczny i poczucie bezpieczeństwa.
Rodzaj insuliny a sposób jej podawania – dwie różne decyzje
Najpierw trzeba rozdzielić dwie kwestie: rodzaj insuliny i sposób jej podawania.
Rodzaj insuliny to m.in.:
- insulina gwałtownie działająca (na posiłki, korekty),
- insulina długo działająca (baza przy penie),
- mieszanki insulin (rzadziej przy intensywnej insulinoterapii),
- analogi ultra-szybkie (często przy pompach, ale nie tylko).
Sposób podawania to głównie:
- pen (wielorazowy lub jednorazowy),
- pompa insulinowa klasyczna (z drenem),
- pompa bezdrenowa (tubeless, tzw. „plaster”),
- rzadziej – wstrzykiwacze elektroniczne z pamięcią dawek.
Pen i pompa mogą korzystać z bardzo podobnych preparatów insuliny, ale sposób, w jaki je podają, jest zupełnie inny. Pen wymaga wstrzyknięć kilka razy dziennie (baza + bolusy), pompa podaje bardzo małe dawki co kilka minut przez całą dobę oraz dodatkowe porcje przed posiłkami. To zmienia wszystko: rytm dnia, sposób reagowania na wysiłek, a choćby tolerancję na „spontaniczność” w diecie.
Wpływ sprzętu na wyrównanie cukrzycy, wygodę i bezpieczeństwo
Co do zasady, zarówno pen w cukrzycy typu 2, jak i pompa w cukrzycy typu 1 mogą pozwolić na bardzo dobre wyrównanie glikemii. Różnica polega na tym, jak łatwo i precyzyjnie można sterować dawkami i jak to się przekłada na codzienność.
Pen:
- jest prosty, mało awaryjny, nie wymaga noszenia elektroniki na ciele,
- sprawdza się przy stałym rytmie posiłków i w sytuacji, gdy pacjent akceptuje kilka zastrzyków dziennie,
- bywa bezpieczniejszy u osób, które nie są w stanie na bieżąco reagować na alarmy i komunikaty urządzeń.
Pompa insulinowa:
- daje bardzo precyzyjną kontrolę bazy (insuliny podstawowej) co do godziny, a choćby co do minuty,
- pozwala na łatwiejsze modyfikowanie dawek przy aktywności fizycznej, nocnych hipo i w sytuacjach stresowych,
- często lepiej współpracuje z sensorami glukozy i systemami typu hybrydowo-zamknięta pętla.
Bezpieczeństwo jest tu rozumiane dwojako. Z punktu widzenia technicznego pompy mają szereg alarmów (np. zatkanie drenu, koniec insuliny, niski lub wysoki poziom z sensora), ale z drugiej strony – awaria pompy przy braku reakcji może prowadzić do szybszej dekompensacji, bo organizm nie dostaje w tle długodziałającej insuliny. Przy penie awaria jest mało prawdopodobna, za to ryzyko wynika głównie z pomyłek w dawkowaniu i zbyt rzadkiego mierzenia glukozy.
Preferencje pacjenta a przeciwwskazania medyczne
Wybór między pompą a penem to często dialog między pacjentem a diabetologiem. Istnieją sytuacje, w których preferencja pacjenta ma najważniejsze znaczenie (np. dyskomfort z noszeniem urządzenia na ciele, chęć zachowania maksimum dyskrecji), ale są też takie, gdzie względy medyczne przeważają.
Do typowych medycznych argumentów za pompą należą m.in.:
- częste, ciężkie hipoglikemie, szczególnie niewyczuwalne,
- bardzo niestabilne glikemie mimo stosowania intensywnej insulinoterapii penem,
- planowana lub trwająca ciąża u kobiet z cukrzycą typu 1,
- małe dzieci, które potrzebują bardzo małych, precyzyjnych dawek insuliny.
Do argumentów przeciwko pompie (a za penem) można zaliczyć np. brak możliwości zapewnienia wystarczającej opieki, istotne ryzyko mechanicznego uszkodzenia pompy w pracy, a także brak gotowości pacjenta do nauczenia się obsługi bardziej złożonego urządzenia.
Różne potrzeby w cukrzycy typu 1, typu 2 i w ciąży
Typ cukrzycy jest „pierwszym filtrem”, ale nie jedynym. W dużym uproszczeniu:
- Cukrzyca typu 1 – insulinoterapia jest obowiązkowa od początku, a osoby są zależne od insuliny 24/7. Tutaj wybór między pompą a penem jest najważniejszy i często rozpatruje się pompy już u dzieci i młodzieży.
- Cukrzyca typu 2 – wielu pacjentów przez lata funkcjonuje bez insuliny lub na kilku wstrzyknięciach dziennie. Pompa ma sens głównie przy zaawansowanej, niewyrównanej cukrzycy i dużych dawkach insuliny, ale nie u każdego.
- Cukrzyca ciążowa – zwykle zaczyna się od diety i ewentualnie penów; pompa bywa potrzebna głównie przy trudnościach w osiągnięciu docelowych glikemii.
Stąd decyzja: pompa czy pen nie może opierać się tylko na nazwie rozpoznania. Trzeba połączyć typ cukrzycy z rytmem życia, aktywnością, zdolnością obsługi technologii i wsparciem ze strony bliskich.
 Źródło: Pexels | Autor: Haberdoedas Photography
Źródło: Pexels | Autor: Haberdoedas PhotographyPodstawy – jak działają pen i pompa w insulinoterapii
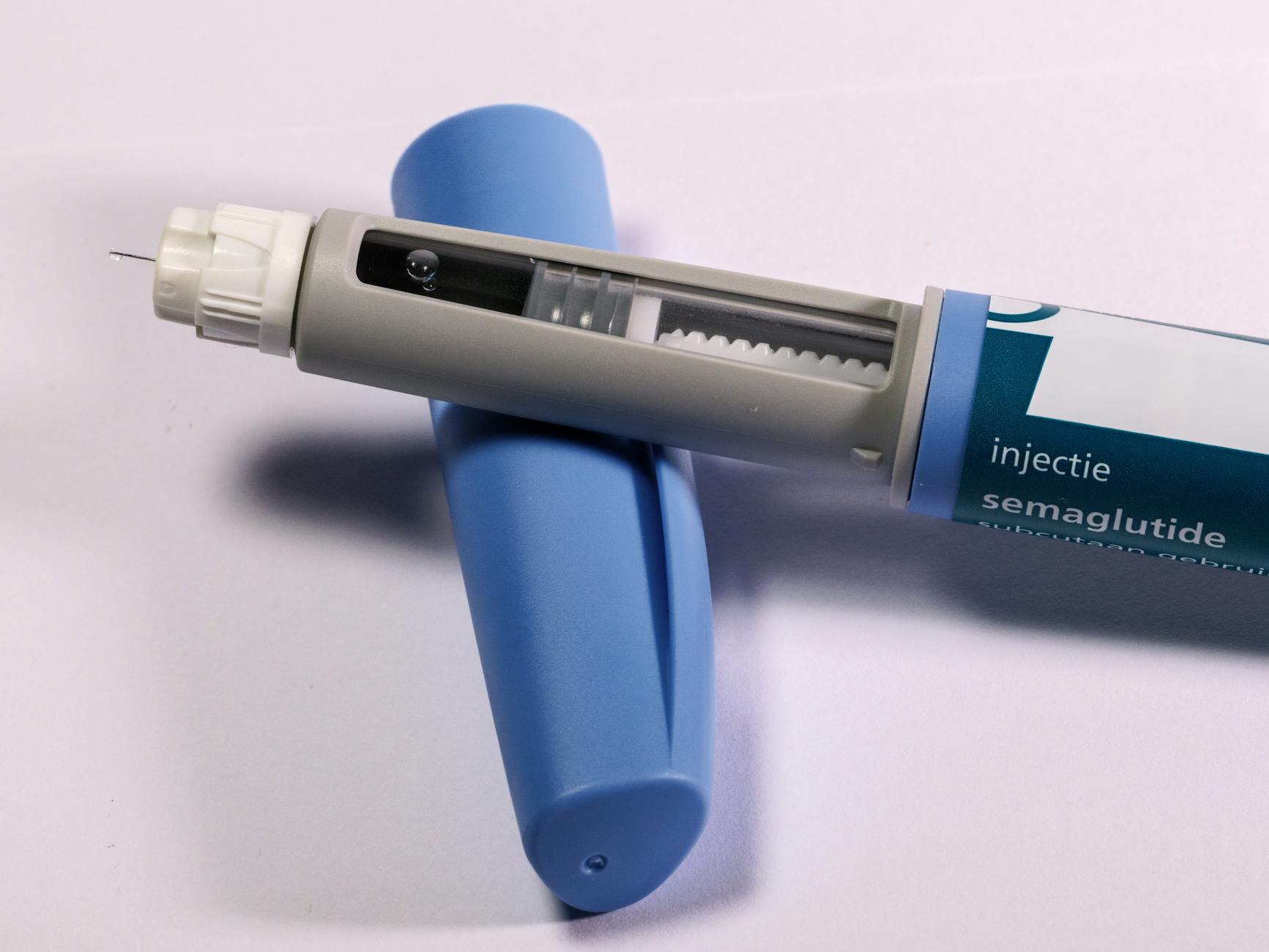
Pen insulinowy – mechanizm, rodzaje i typowy dzień użytkownika
Pen to w uproszczeniu „długopis” z wkładem insuliny. Po ustawieniu dawki na pokrętle i wciśnięciu przycisku igła wprowadza insulinę podskórnie. Mechanizm jest prosty, a margines błędu technicznego niewielki, o ile pacjent prawidłowo dobiera dawkę i wykonuje wstrzyknięcie.
Rodzaje penów i ich praktyczne znaczenie
Wśród penów można wyróżnić m.in.:
- Pen klasyczny wielorazowy – wymienia się wkłady z insuliną (ampułki), sam pen służy przez dłuższy czas; często lepsza ergonomia, większa precyzja przy małych dawkach.
- Pen jednorazowy – z fabrycznie zamontowaną insuliną, wyrzucany po zużyciu; wygodny w podróży, niewymagający „serwisu”.
- Peny półautomatyczne/elektroniczne – mogą mieć pamięć ostatnich dawek, czasem łączność z aplikacją; pomagają w analizie dawek i zmniejszają ryzyko pomyłki.
W praktyce pacjent używa zwykle dwóch typów penów:
- jednego z insuliną długo działającą (baza – raz lub dwa razy dziennie),
- drugiego z insuliną gwałtownie działającą (bolusy – do posiłków i korekty).
Baza i bolus przy penie – jak to działa na co dzień
Insulinoterapia przy użyciu penów opiera się na połączeniu dwóch elementów:
- Baza – insulina długo działająca (np. podawana wieczorem), która „trzyma tło” przez całą dobę. Dawkę ustala się tak, aby utrzymywała względnie stabilne glikemie pomiędzy posiłkami i w nocy.
- Bolus – insulina gwałtownie działająca podawana zwykle 3–4 razy dziennie przed głównymi posiłkami; dawkę liczy się w oparciu o ilość węglowodanów i aktualny poziom glukozy.
Typowy dzień osoby stosującej pen może wyglądać następująco:
- rano – pomiar glikemii, ewentualna korekta + bolus do śniadania,
- w ciągu dnia – bolusy do obiadu i kolacji, ewentualne przekąski,
- wieczorem – dawka bazy (lub druga dawka, jeżeli schemat zakłada podawanie 2 razy dziennie).
Przy penie insulinoterapia funkcjonalna oznacza przede wszystkim umiejętność liczenia wymienników węglowodanowych oraz ustalania przelicznika: ile jednostek insuliny na dany posiłek jest potrzebne. Dodatkowo pacjent zna tzw. współczynnik wrażliwości – ile mg/dl obniża 1 jednostka insuliny przy korekcie zbyt wysokiego poziomu.
Pompa insulinowa – baza, bolus, wkłucie i różnice konstrukcyjne
Pompa insulinowa to małe urządzenie elektroniczne, które przez cały czas podaje insulinę gwałtownie działającą w bardzo małych porcjach (baza), a dodatkowo na żądanie pacjenta – większe dawki przed posiłkiem (bolusy). Insulina z pojemnika (zbiornika) przechodzi przez dren do wkłucia umieszczonego w tkance podskórnej.
Elementy klasycznej pompy insulinowej
Standardowa pompa składa się z kilku podstawowych części:
- Obudowa z elektroniką – z wyświetlaczem, przyciskami lub ekranem dotykowym; tam ustawia się dawki, wzory bazy, parametry alarmów.
- Zbiornik na insulinę – napełniany z ampułki; po zużyciu wymaga wymiany.
- Dren – cienka rurka łącząca pompę ze skórą pacjenta.
- Wkłucie (zestaw infuzyjny) – krótka kaniula (miękka lub stalowa) umieszczana podskórnie co 2–3 dni.
Pompa pozwala zaprogramować kilka wzorów bazy – np. inny profil nocą, inny w dzień, jeszcze inny na czas miesiączki, stresu czy choroby. Można także stosować:
- czasowo obniżoną bazę (np. na wysiłek fizyczny),
- czasowo podwyższoną bazę (np. przy infekcji),
- różne typy bolusów (normalny, przedłużony, złożony) w zależności od składu posiłku.
Pompka tubowa a pompa bezdrenowa (tubeless)
Pompę można nosić w kieszeni, na pasku, w specjalnym etui. U części osób przeszkadza dren – zahacza się o ubranie, może utrudniać uprawianie sportu czy bliski kontakt fizyczny. Stąd rozwój pomp bezdrenowych (tubeless).
Pompa bezdrenowa to zwykle plaster z wbudowanym zbiornikiem insuliny i krótką kaniulą, przyklejany bezpośrednio do skóry. Sterowanie dawkami odbywa się z poziomu osobnego pilota lub telefona, a sam plaster jest wymieniany co kilka dni. Rozwiązanie eliminuje problem drenu, ale wymaga akceptacji widocznego elementu na ciele i niesie ze sobą inne ograniczenia (koszt, dostępność, zasady refundacji).
Systemy hybrydowo-zamkniętej pętli – pompa „myśląca” z sensorem
Coraz częściej pompy współpracują z sensorami glukozy (CGM/FGM). W systemach hybrydowo-zamkniętej pętli:
- sensor stale mierzy glukozę w płynie śródtkankowym,
- pompa otrzymuje te dane na bieżąco,
- algorytm automatycznie koryguje bazę (a w niektórych systemach choćby bolusy), aby utrzymać glikemię w określonym zakresie.
Pacjent przez cały czas odpowiada za wprowadzanie informacji o posiłkach (ilość węglowodanów), ale spora część pracy – przeliczanie dawki, zapobieganie hipo w nocy – jest „zautomatyzowana”. Takie połączenie pompa + sensor glukozy szczególnie zmienia jakość życia u dzieci, osób z niewyczuwalnymi hipoglikemiami i tych, którym trudno utrzymać stabilne poziomy glukozy.
Typ cukrzycy jako pierwszy filtr wyboru sprzętu
Cukrzyca typu 1 – kiedy pen, kiedy pompa, a kiedy „koniecznie pompa”
W cukrzycy typu 1 organizm praktycznie nie produkuje insuliny. Insulina musi być dostarczana z zewnątrz cały czas, a każda przerwa w podaży (np. z powodu awarii) po kilku godzinach może prowadzić do kwasicy ketonowej. To powoduje, iż intensywna insulinoterapia (penem lub pompą) jest obowiązkowa.
Pen w typie 1 zwykle sprawdza się:
- u osób, które mają w miarę stały rytm dnia i posiłków,
- u pacjentów dorosłych, którzy nie chcą lub nie akceptują ciągłego noszenia urządzenia na ciele,
- w sytuacjach, gdy dostęp do serwisu pompy, refundacji czy szkoleń jest ograniczony.
Pompa insulinowa w typie 1 jest często wyborem preferowanym, ponieważ ułatwia:
- dokładne dostosowanie bazy do dobowego rytmu,
- elastyczne reagowanie na wysiłek, stres, miesiączkę, chorobę,
- ograniczanie liczby nakłuć (zamiast wielu zastrzyków – jedno wkłucie co 2–3 dni).
Są też sytuacje, w których pompa jest praktycznie koniecznością lub mocno rekomendowana, np.:
Sytuacje, w których pompa w typie 1 bywa szczególnie uzasadniona
- Małe dzieci – bardzo małe zapotrzebowanie na insulinę wymaga dawek rzędu ułamków jednostki, co jest trudno osiągalne penem. Pompa pozwala precyzyjniej dozować bazę i bolusy.
- Nocne hipoglikemie – przy częstych, niewyjaśnionych spadkach w nocy możliwość ustawienia zmiennej bazy i kooperacja z sensorem często znacząco poprawiają bezpieczeństwo.
- Niewyczuwalne hipo – przy utracie odczuwania objawów niedocukrzenia system pompa + CGM z alarmami i automatycznym wyłączaniem bazy może ograniczyć ciężkie epizody.
- Bardzo nieregularny tryb życia – zmiany godzin pracy, podróże, niestandardowe pory posiłków; elastyczna baza i łatwe bolusy korekcyjne ułatwiają dostosowanie insuliny.
- Planowanie ciąży i ciąża w typie 1 – dążenie do bardzo ścisłej kontroli glikemii często jest łatwiejsze z pompą, szczególnie przy dynamicznie zmieniającym się zapotrzebowaniu na insulinę w kolejnych trymestrach.
Nie oznacza to jednak, iż każda osoba z typem 1 „musi” mieć pompę. Część pacjentów ma doskonałe wyrównanie na penach i wysoko ceni brak stałego urządzenia na ciele. Sprzęt trzeba dopasować do osoby, a nie odwrotnie.
Cukrzyca typu 2 – kiedy pen wystarcza, a kiedy rozważa się pompę
W typie 2 trzustka zwykle jeszcze produkuje insulinę, ale organizm słabiej na nią reaguje (insulinooporność), a z czasem także wydzielanie insuliny spada. Leczenie zaczyna się od zmian stylu życia i leków doustnych lub w zastrzykach, a insulina dochodzi stopniowo.
Pen jako standard w typie 2 to przede wszystkim:
- 1–2 wstrzyknięcia insuliny długo działającej na dobę (schemat bazalny),
- czasem dołączana insulina gwałtownie działająca do głównych posiłków (intensyfikacja terapii),
- łatwość włączenia insuliny choćby u osób starszych, bez dużej ingerencji w rytm życia.
Pompa w typie 2 nie jest standardem, ale w określonych przypadkach może być rozważana, np. gdy:
- pacjent wymaga bardzo dużych dawek insuliny, a mimo to glikemie są niestabilne,
- występują częste hipoglikemie przy próbie zaostrzenia kontroli,
- konieczne byłoby bardzo wiele wstrzyknięć dziennie, a pacjent nie jest w stanie ich systematycznie wykonywać,
- osoba jest dobrze zmotywowana i gotowa na obsługę technologiczną, a inne metody zawiodły.
Trzeba się jednak liczyć z tym, iż dostęp do pomp w typie 2 jest mocno ograniczony przez kryteria refundacyjne, a część systemów w ogóle nie obejmuje tej grupy. choćby o ile pompa byłaby medycznie zasadna, barierą bywa koszt i formalności.
Cukrzyca ciążowa i cukrzyca w ciąży – od diety po pompę
Przy cukrzycy ciążowej podstawą jest modyfikacja diety i ruch. o ile to nie wystarcza, włącza się insulinę, najczęściej w penach, ponieważ:
- czas trwania terapii jest ograniczony do okresu ciąży,
- dawki bywają zmienne, ale zwykle do opanowania prostym schematem,
- łatwiej logistycznie zorganizować wprowadzenie penów u ciężarnej, która dotąd nie miała doświadczenia z insuliną.
Pompa może być natomiast rozważana:
- u kobiet z cukrzycą typu 1 planujących ciążę lub już w ciąży – jako narzędzie do bardzo ścisłej kontroli,
- przy cukrzycy ciążowej z dużymi wahaniami glikemii, mimo dobrej współpracy pacjentki,
- przy współistnieniu innych typów cukrzycy (np. LADA), gdy zapotrzebowanie na insulinę jest trudne do przewidzenia.
Decyzja jest zawsze indywidualna i wymaga ścisłej współpracy z zespołem prowadzącym ciążę – ginekologiem, diabetologiem, edukatorem.
 Źródło: Pexels | Autor: Pavel Danilyuk
Źródło: Pexels | Autor: Pavel DanilyukStyl życia – rytm dnia, zawód, sen, podróże, stres
Stały rytm dnia a elastyczny grafik
Osoby z w miarę przewidywalnym harmonogramem – stałe godziny pracy, podobne pory posiłków, spokojne wieczory – często bardzo dobrze funkcjonują na dobrze ustawionych penach. Łatwiej jest wtedy trzymać się schematu: posiłek – bolus – kontrola.
Przy nieregularnym trybie życia sytuacja się komplikuje:
- zmianowy system pracy utrudnia utrzymanie stałej godziny bazy przy penie,
- niestałe pory posiłków powodują potrzebę licznych korekt,
- częste „przekąski w biegu” zwiększają ryzyko błędów w dawkowaniu.
Pompa pozwala wtedy na:
- wprowadzenie kilku schematów bazy (np. inny na zmiany dzienne, inny na nocne),
- szybkie podanie małego bolusa choćby do niewielkiej przekąski,
- czasowe obniżenie lub podwyższenie bazy zależnie od obciążenia w pracy.
Przykład z praktyki: osoba pracująca w gastronomii, z późnymi godzinami i zmiennymi porami posiłków, często zyskuje na przejściu z penów na pompę, bo przestaje „gonić” insulinę i niedojedzone posiłki.
Charakter pracy i ekspozycja na ryzyko
Przy wyborze sprzętu zwraca się uwagę na rodzaj wykonywanej pracy:
- Praca biurowa – co do zasady sprzyja zarówno penom, jak i pompie; jest czas na pomiar, zastrzyk, kontrolę reakcji organizmu.
- Praca fizyczna – wymaga uwzględnienia większego zużycia glukozy i ryzyka hipo; pompa ułatwia dynamiczne modyfikowanie bazy, ale dren czy plaster muszą być dobrze zabezpieczone przed uszkodzeniem.
- Praca w warunkach ekstremalnych (wysoka temperatura, wilgoć, kontakt z wodą, ryzyko urazów) – niektóre pompy są wodoszczelne, ale przez cały czas trzeba oceniać ryzyko uszkodzenia urządzenia; z kolei częste wstrzyknięcia penem w brudnym środowisku też generują problemy higieniczne.
- Praca wymagająca szczególnej koncentracji (piloci, kierowcy zawodowi, operatorzy maszyn) – tutaj najważniejsze jest ograniczenie hipoglikemii; pompa z sensorem i alarmami bywa atutem, o ile osoba potrafi z niej korzystać i ma zapewnione przerwy na kontrolę.
Espozycja na intensywne pola elektromagnetyczne, duże wysokości czy sprzęt ciężki wymaga każdorazowo omówienia z diabetologiem i serwisem producenta pompy – nie każda konfiguracja jest bezpieczna.
Sen, nocne wahania glikemii i komfort psychiczny
Osoby, które często budzą się w nocy z powodu lęku przed niedocukrzeniem, zwykle bardzo odczuwają korzyści z systemów pompa + sensor z alarmami. Możliwość podglądu glikemii na ekranie i automatyczne zatrzymanie podaży insuliny przy spadkach zmniejsza obciążenie psychiczne.
Dla części pacjentów sam fakt noszenia pompy w nocy jest jednak źródłem dyskomfortu: obawa przed wyrywaniem wkłucia, zahaczaniem o pościel, odczuwaniem urządzenia przy spaniu na brzuchu. Wtedy dobrze ustawiona dawka bazy w penie i ewentualny sensor bez pompy mogą dawać bardziej „wolnościowe” poczucie.
Podróże – zmiana stref czasowych, warunki sanitarne, logistyka
Przy częstych podróżach trzeba uwzględnić kilka kwestii:
- Zmiana stref czasowych – przy penie wymaga ona dostosowania godzin podawania bazy; przy pompie można stosunkowo łatwo przestawić czas w urządzeniu i wzory bazy.
- Dostęp do lodówki – insulina w penach i w zbiornikach pompy ma określone wymagania przechowywania; przy dłuższych wyjazdach trzeba przewidzieć zapas i warunki transportu.
- Bezpieczeństwo sprzętu – przy pompie w bagażu musi być zawsze zapas wkłuć, zbiorników, baterii; przy penach – dodatkowe peny, igły, paski. Utrata jednego elementu w obcym kraju może być kłopotliwa.
- Warunki sanitarne – pen umożliwia szybkie wstrzyknięcie w niemal każdych warunkach; przy pompie zmianę wkłucia zwykle planuje się w miejscu z dostępem do mycia rąk i względnie czystego otoczenia.
Dla jednych większym obciążeniem jest pakowanie rozbudowanego zestawu do pompy, dla innych – noszenie wielu penów i igieł. Indywidualne przyzwyczajenia i częstotliwość wyjazdów mają tu duże znaczenie.
Stres i niestandardowe obciążenia dnia codziennego
Silny lub przewlekły stres zwiększa wydzielanie hormonów przeciwstawnych insulinie (kortyzol, adrenalina), co zwykle podnosi poziom glukozy. U części pacjentów widać to zwłaszcza w okresach intensywnej pracy, egzaminów czy sytuacji rodzinnych.
Pompa ułatwia wtedy:
- czasowe podniesienie bazy w godzinach, kiedy stres jest najsilniejszy,
- szybkie bolusy korekcyjne bez konieczności dodatkowego wkłucia,
- analizę wzorców glikemii w aplikacji i korektę ustawień.
Jednocześnie dla niektórych osób obsługa pompy sama w sobie jest źródłem stresu – obawa przed awarią, komunikaty na ekranie, konieczność reakcji na alarmy. Wtedy prostota penów bywa bardziej kojąca, choćby o ile oznacza nieco mniejszą elastyczność.
 Źródło: Pexels | Autor: Pavel Danilyuk
Źródło: Pexels | Autor: Pavel DanilyukPoziom i rodzaj aktywności fizycznej – sport, ruch, praca fizyczna
Codzienny umiarkowany ruch a sprzęt do insulinoterapii
Przy umiarkowanej, ale regularnej aktywności (spacery, rower rekreacyjny, zajęcia fitness 2–3 razy w tygodniu) zarówno pen, jak i pompa mogą się dobrze sprawdzać. Kluczowa jest wtedy umiejętność:
- obniżania dawki bolusa przed planowanym wysiłkiem,
- ewentualnego zwiększenia przekąsek przed lub w trakcie aktywności,
- kontroli glikemii przed i po ruchu.
Pen wymaga głównie modyfikacji dawek przed wysiłkiem. Pompa pozwala dodatkowo na:
- czasowe obniżenie bazy w trakcie ćwiczeń i po nich,
- ustawienie niższej bazy na kilka godzin po intensywnym wysiłku (np. późnopopołudniowy trening), aby ograniczyć nocne spadki.
Sport wyczynowy i intensywne treningi
Przy bardziej zaawansowanej aktywności – biegi długodystansowe, sporty zespołowe na wysokim poziomie, trening siłowy kilka razy w tygodniu – pompa często daje przewagę, ponieważ:
- łatwiej jest dostosować bazę w czasie treningu i regeneracji,
- można wprowadzić różne profile bazy na dni „treningowe” i „nietreningowe”,
- użycie sensorów pozwala śledzić tendencje (spadek/wzrost) w czasie rzeczywistym.
Problemem praktycznym bywa jednak samo noszenie pompy podczas wysiłku:
- przy pompach z drenem trzeba zadbać o solidne mocowanie (opaski, paski sportowe, kieszenie w ubraniach),
- przy pompach bezdrenowych – o dobrą przyczepność plastra i dodatkowe zabezpieczenia np. taśmą sportową.
Niektórzy sportowcy preferują na czas treningu odłączenie pompy i zastosowanie dodatkowego bolusa „na zapas”. Wymaga to jednak bardzo dobrej znajomości reakcji własnego organizmu i ścisłej współpracy z diabetologiem, bo zbyt długa przerwa w podaży bazy zwiększa ryzyko hiperglikemii i ketonemii.
Praca fizyczna i ryzyko urazów mechanicznych
Przy pracy w budownictwie, magazynach, rolnictwie czy innych zawodach z dużą aktywnością fizyczną i ryzykiem urazów pojawia się kilka dodatkowych pytań:
- czy pompa i wkłucie będą bezpieczne przy podnoszeniu ciężarów, skłonach, kontakcie z narzędziami,
- czy dren nie będzie się zaczepiał, a plaster nie będzie się odklejał przy poceniu się i tarciu o ubranie robocze,
- czy zastrzyki penem da się wykonywać higienicznie w miejscu pracy.
W części przypadków przewagę zyskuje pen – brak urządzenia na ciele eliminuje kłopot z uszkodzeniem pompy. W innych – dobrze zabezpieczona pompa bezdrenowa lub tubowa w specjalnej uprzęży sprawdza się bardzo dobrze, a możliwość obniżenia bazy przy długotrwałym wysiłku redukuje liczbę hipo w ciągu dnia.
Sporty kontaktowe, pływanie i aktywność w wodzie
Bibliografia
- 2024 Standards of Care in Diabetes. American Diabetes Association (2024) – Zalecenia dot. insulinoterapii, pomp, penów i doboru terapii wg typu cukrzycy
- Insulin therapy in adults with type 1 diabetes: a narrative review. Diabetologia (2020) – Przegląd intensywnej insulinoterapii penami i pompami w T1D
- Insulin pump therapy in adults: a practical guide. Endocrine Society (2016) – Wskazania, przeciwwskazania, praktyczne aspekty terapii pompą
- Continuous subcutaneous insulin infusion versus multiple daily injections in type 1 diabetes. The Cochrane Collaboration (2010) – Porównanie skuteczności i bezpieczeństwa pomp vs penów